社区新人
等级更新:2025/06
高度近视者,“控制度数” 不仅是为了看清,更是为了预防失明性并发症(如视网膜脱离、黄斑变性)。建议建立个人 “近视管理档案”,记录每次验光的度数、眼轴、眼底情况,像管理高血压一样严格监控近视进展,必要时寻求视光专科医生制定个性化防控方案。
一、光学矫正与干预
框架眼镜优化
离焦设计镜片:如蔡司成长乐、豪雅新乐学等,通过周边离焦技术延缓眼轴增长(临床数据显示可减缓20%-40%的近视进展速度)。
适配原则:镜片中心对准瞳孔,避免下滑导致离焦区偏移;建议每6个月更换镜架调整参数。
角膜塑形镜(OK镜)
适用人群:8岁以上、近视度数≤600度、散光≤150度。
效果:夜间佩戴后白天可维持10小时左右裸眼视力,长期佩戴可减缓眼轴增长约50%(《中华眼科杂志》2022年研究数据)。
风险管控:需每日清洁护理,定期复查角膜地形图,避免感染性角膜炎。
低浓度阿托品滴眼液
浓度选择:0.01%浓度平衡疗效与安全性(畏光、视近模糊等副作用发生率低于0.05%浓度)。
联合使用:与OK镜或离焦镜片联用,可增强近视控制效果(新加坡国立眼科中心研究显示联合治疗组眼轴增长减少60%)。
停药策略:需逐步减量停药,避免反弹。
二、行为管理方案
用眼负荷控制
时间分配:遵循“30-10法则”(每用眼30分钟休息10分钟),或“20-20-20法则”(每20分钟看20英尺外20秒)。
场景优化:
阅读距离≥33cm,屏幕亮度与环境光匹配(建议使用护眼模式+环境光传感器)。
避免乘车、卧床等不稳定场景用眼。
户外活动强化
光照阈值:每日累计≥2小时户外活动,光照强度需>1000lux(阴天户外仍有效,室内灯光通常<500lux)。
活动类型:建议球类运动(如羽毛球、乒乓球)或远眺类活动(如放风筝)。
睡眠与营养
睡眠时长:小学生≥10小时,中学生≥9小时,成年人≥7小时(睡眠不足会导致眼压升高,加速眼轴增长)。
营养补充:
叶黄素(10mg/天):保护黄斑区,推荐食物:菠菜、羽衣甘蓝。
维生素D(800-1000IU/天):调节眼轴生长,可通过日晒或补充剂获取。
三、医学监测与风险预警
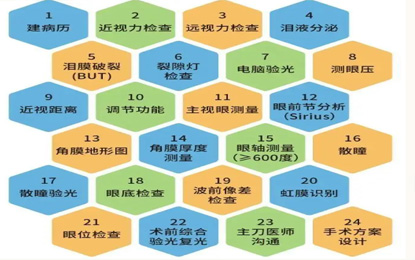
定期检查项目
基础检查:每3-6个月复查视力、眼压、屈光度。
结构检查:每年1次眼轴测量(IOLMaster设备)、眼底照相(排查视网膜裂孔、变性区)。
特殊检查:高度近视(>800度)每2年加做OCT(光学相干断层扫描),监测黄斑区厚度。
并发症预警信号
飞蚊症突然增多:可能提示玻璃体后脱离或视网膜裂孔。
闪光感:需警惕视网膜脱离前兆。
视野缺损:可能是青光眼或视网膜病变的表现。
四、个性化干预策略
青少年(8-18岁)
优先方案:OK镜+低浓度阿托品+每日2小时户外活动。
家长监督:使用智能设备(如护眼台灯、用眼时间提醒APP)辅助管理。
成年人(18-45岁)
职业适配:长时间电脑工作者建议使用防蓝光镜片+20-20-20法则。
运动防护:高度近视者避免剧烈运动(如蹦极、拳击),推荐游泳、瑜伽等低风险运动。
中老年(45岁以上)
老视管理:渐进多焦点镜片或双光镜片,避免因视近困难加重用眼负担。
白内障监测:高度近视者白内障发病年龄提前,需每年检查晶状体透明度。
五、误区与风险提示
常见误区
“近视手术能治愈近视”:手术仅改变角膜屈光状态,无法逆转眼轴增长,高度近视的眼底病变风险仍存在。
“按摩仪/针灸能降低度数”:所有宣称“治愈近视”的物理疗法均缺乏科学依据(国家卫健委2019年已明确辟谣)。
高风险行为
暗光环境用眼:夜间关灯玩手机会导致瞳孔扩大,增加视网膜脱离风险。
未矫正的屈光参差:双眼度数差>250度未矫正,可能引发斜视或弱视。
总结与行动建议
高度近视的控制需建立“光学矫正+行为管理+医学监测”的三维体系。关键行动点:
立即建立用眼日记,记录每日户外活动时间、用眼时长及休息频率。
预约眼科门诊,完善眼轴、眼底等深度检查。
根据医生建议选择OK镜、低浓度阿托品或离焦镜片,避免自行购买未经临床验证的产品。
长期目标:将眼轴年增长控制在0.2mm以内(正常生理增长约0.1mm/年),降低高度近视相关并发症风险。若出现视力突然下降、眼前黑影等症状,需立即急诊就医。
免责声明:文章和图片由网友自由发布,如有侵权,请联系删除。
评论0